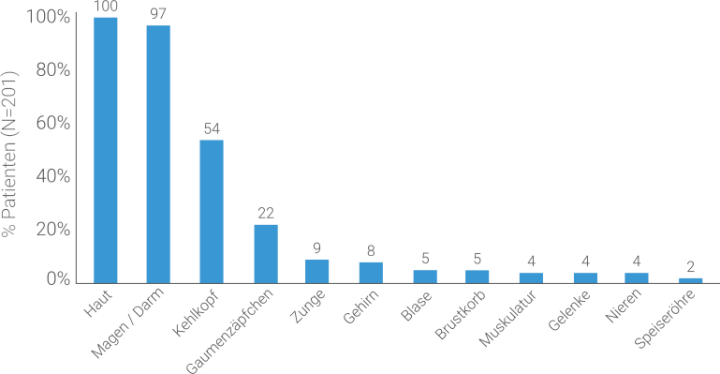
Im Gegensatz zur Allergie sind die Schwellungen beim HAE blass, unscharf begrenzt und jucken nicht. Einen weiteren Hinweis auf das Vorliegen eines HAE kann das mangelnde Ansprechen einer HAE-Schwellung auf Antihistaminika, Kortikosteroide und Adrenalin liefern, die bei einer allergischen Ursache effektiv wären.13,3
Fast alle HAE-Patienten erleiden Attacken im Magen-Darm-Bereich. Auch hier besteht die Gefahr von Fehldiagnosen, denn die krampfartigen Schmerzen werden oft mit einem akuten Abdomen, einem Magengeschwür oder Reizdarmsyndrom in Verbindung gebracht. Die Betroffenen erhalten aufgrund der Fehldiagnosen wiederholt unwirksame und unnötige Behandlungen. Gelegentlich resultieren daraus sogar nicht indizierte chirurgische Eingriffe – wenn zum Beispiel ein entzündeter Blinddarm oder Gallen- und Nierensteine als Ursache für Bauchkrämpfe vermutet werden.14
Es gilt also, Verwechslungen zu vermeiden mit:
- allergischen Hautreaktionen
- Urtikaria (Nesselsucht)
- Reizdarmsyndrom
- Lebensmittelunverträglichkeiten
- Gallen- und Nierensteinen
- Appendizitis
- Harnwegsinfektionen